Qu'est-ce que la discopathie ?
La discopathie est une altération dégénérative ou inflammatoire des disques intervertébraux, ces structures essentielles situées entre les vertèbres de la colonne. Ces disques agissent comme des amortisseurs, absorbant les chocs et permettant la mobilité du rachis. Lorsqu’ils sont endommagés, leur capacité à remplir cette fonction est compromise, ce qui peut entraîner douleurs, raideurs et troubles neurologiques.
Cette pathologie est fréquemment associée à l’arthrose des articulations postérieures de la colonne, un phénomène de vieillissement naturel, mais pouvant aussi survenir plus tôt en raison de divers facteurs de stress mécanique ou génétiques.
Les causes profondes de la discopathie
Le vieillissement naturel du disque intervertébral est la cause la plus fréquente. Avec le temps, le disque perd progressivement son hydratation et sa souplesse, ce qui réduit son efficacité en tant qu’élément de soutien. Ce processus, souvent appelé dégénérescence discale, est amplifié par des contraintes biomécaniques importantes.
Le port répété de charges lourdes, les mouvements brusques ou répétitifs, ainsi que des postures inadéquates, notamment en position assise prolongée, augmentent la pression sur les disques. Certaines professions ou activités sportives à fort impact peuvent donc accélérer ce processus.
D’autres facteurs jouent un rôle non négligeable. Des prédispositions génétiques peuvent rendre certains individus plus vulnérables à l’usure précoce des disques. Les traumatismes directs, comme une chute ou un accident, peuvent provoquer une lésion discale même chez les jeunes adultes.
Enfin, des conditions de vie comme l’obésité, le tabagisme et la sédentarité aggravent le risque. Le tabac, en particulier, altère la vascularisation du disque, limitant son apport en nutriments et compromettant sa capacité d’auto-réparation. À noter que l'obésité est un facteur de risque majeur pour de nombreuses pathologies, y compris celles affectant la colonne vertébrale et peut nécessiter une prise en charge spécifique.
Évaluez votre risque de discopathie
Répondez à ces questions pour estimer les facteurs de risque présents dans votre quotidien.
Reconnaître les signes : les symptômes de la discopathie
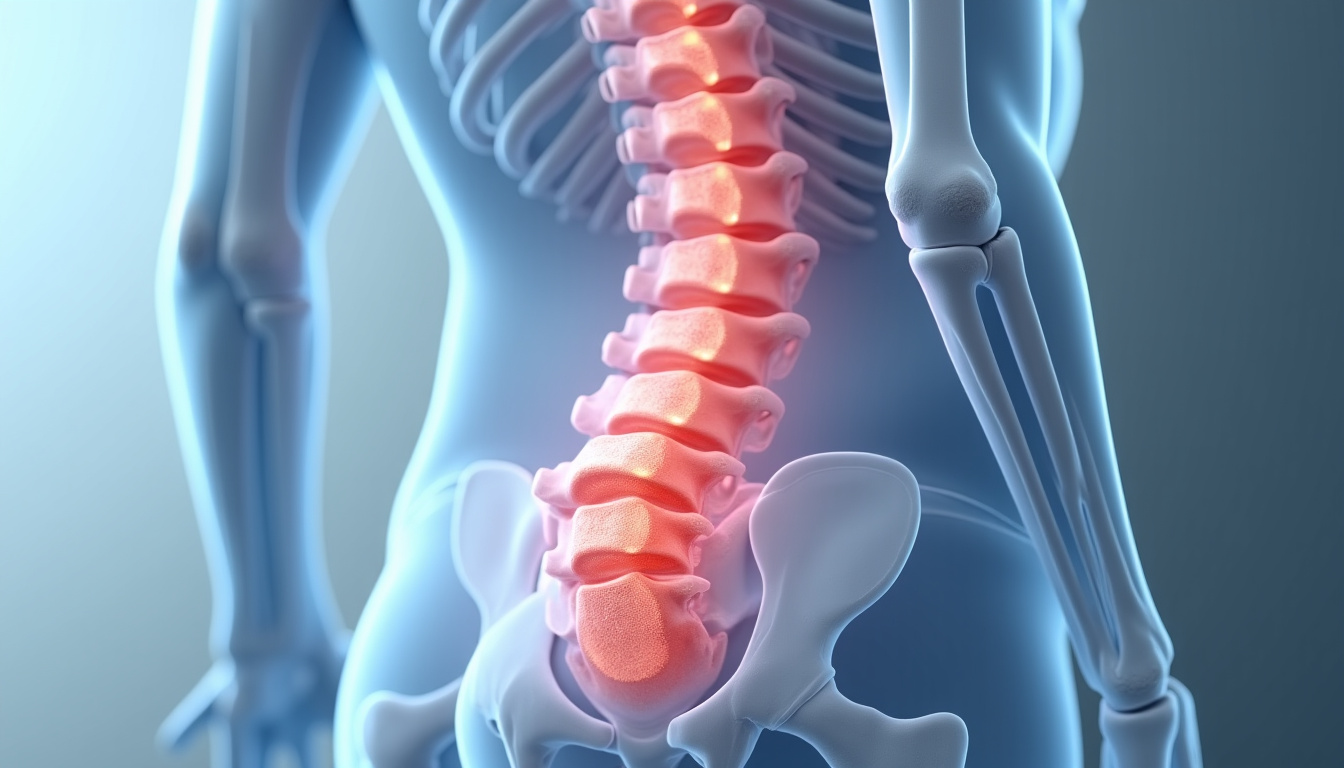
Les manifestations de la discopathie varient selon l’emplacement et la gravité de la lésion. La douleur lombaire, ou lombalgie, est le symptôme le plus courant. Elle peut être chronique, persistante, ou se manifester par des épisodes aigus répétitifs appelés lumbagos.
Lorsque le disque comprime une racine nerveuse, la douleur irradie dans les membres inférieurs. Une sciatique se traduit par une douleur irradiant dans la fesse, l’arrière de la cuisse et la jambe, tandis qu’une cruralgie affecte la face antérieure de la cuisse et de la jambe, parfois jusqu’au pied.
Des troubles neurologiques peuvent également apparaître. Un déficit moteur se manifeste par une faiblesse musculaire, rendant la marche difficile. La claudication neurogène est un signe caractéristique : une sensation de fatigue ou de fourmillement dans les jambes apparaît après quelques minutes de marche, obligeant à s’arrêter pour soulager les symptômes.
Des troubles sensitifs comme des engourdissements, picotements ou perte de sensibilité sont fréquents. Dans les cas sévères, un syndrome de la queue de cheval peut survenir, nécessitant une prise en charge immédiate. Il se caractérise par une incontinence urinaire ou anale, et une perte de sensibilité au niveau périnéal.
Le parcours diagnostique : comment confirmer une discopathie ?
Le diagnostic repose sur un examen clinique approfondi et des examens d’imagerie. L’interrogatoire permet d’évaluer l’histoire des douleurs, leurs caractéristiques et les facteurs déclenchants. L’examen physique teste la mobilité de la colonne, la force musculaire et la sensibilité des membres.
Les radiographies sont souvent la première étape, permettant d’étudier l’alignement de la colonne et de détecter d’éventuelles anomalies osseuses. Les radiographies dynamiques, prises en flexion et en extension, sont particulièrement utiles pour identifier une instabilité rachidienne.
Le scanner (TDM) offre une vue détaillée des structures osseuses et du disque, mettant en évidence d’éventuelles calcifications ou ostéophytes, surnommés “becs de perroquet”. L’imagerie par résonance magnétique (IRM) est l’examen de référence. Elle permet d’analyser précisément l’état des disques, d’évaluer leur degré de dégénérescence et de détecter toute compression nerveuse ou hernie discale associée.
Dans certains cas, une radiculographie ou un radiculoscanner, réalisés après injection de produit de contraste, permettent d’observer plus finement les zones de compression nerveuse. Au passage, comprendre les origines et les applications pratiques de la radiesthésie peut parfois offrir des perspectives complémentaires dans l'approche du bien-être corporel, bien que cela ne remplace en aucun cas un diagnostic médical.
Le télérachis, une radiographie complète de la colonne, fournit une vue d’ensemble du rachis. Un angioscanner peut être prescrit pour visualiser les vaisseaux sanguins proches de la colonne, une étape cruciale avant une chirurgie par voie antérieure. Des examens complémentaires comme l’électromyogramme (EMG) évaluent la fonction des nerfs, tandis que l’ostéodensitométrie mesure la densité osseuse, notamment avant une intervention chirurgicale qui nécessite une bonne qualité osseuse.
Les voies de traitement de la discopathie
La prise en charge de la discopathie est progressive, passant de traitements conservateurs à des interventions chirurgicales lorsque nécessaire. En première ligne, le repos relatif et l’adaptation des activités sont recommandés pour éviter d’aggraver les lésions. Les médicaments tels que les antalgiques et anti-inflammatoires permettent de soulager la douleur.
Les myorelaxants peuvent être utiles en cas de contractures musculaires importantes. Des corticoïdes, par voie orale ou par infiltration, sont parfois prescrits pour réduire l’inflammation locale.
Quel est votre profil de gestion de la douleur ?
1. Face à une douleur lombaire, quelle est votre première réaction ?
Les options chirurgicales

La chirurgie est envisagée lorsque les traitements conservateurs échouent ou en cas de complications neurologiques. L’indication chirurgicale principale est un déficit moteur progressif ou un syndrome de la queue de cheval, qui constitue une urgence médicale. Lorsque la douleur devient insupportable malgré les médicaments et les infiltrations, une intervention peut être proposée pour libérer le nerf comprimé et stabiliser la colonne.
La technique la plus courante est l’arthrodèse, ou fusion vertébrale. Elle vise à bloquer le mouvement entre deux vertèbres pour éliminer la source de douleur. Elle peut être réalisée par voie postérieure, antérieure ou combinée.
La stabilisation est assurée par des vis pédiculaires et une cage remplie de substitut osseux, qui remplace le disque endommagé. Dans certains cas sélectionnés, une prothèse discale peut être implantée pour préserver une certaine mobilité du segment rachidien.
Bon à savoir
L’arthrodèse est un geste lourd, mais sa réussite dépend fortement de la préparation chirurgicale et du suivi post-opératoire rigoureux. La consultation préopératoire est essentielle pour comprendre les bénéfices et les risques. Franchement, la compréhension des avancées en matière de céramique dentaire peut sembler éloignée, mais elle illustre l'importance de l'innovation dans les domaines médicaux pour améliorer la qualité de vie.
Vivre avec une discopathie : prévention et gestion au quotidien

Adopter une hygiène de vie adaptée est fondamental. Maintenir un poids santé réduit la pression sur la colonne vertébrale. La pratique régulière d’activités douces comme la natation, la marche ou le yoga renforce les muscles du tronc et améliore la souplesse.
Arrêter de fumer est un levier majeur, car cela améliore la vascularisation des disques et favorise leur nutrition. L’apprentissage des bonnes postures au travail, lors du port de charges ou pendant le sommeil permet d’éviter les microtraumatismes répétés.
La kinésithérapie joue un rôle central dans la rééducation. Des exercices ciblés de renforcement des muscles lombaires et abdominaux, ainsi que des étirements, aident à stabiliser la colonne. L’utilisation d’une ceinture lombaire ou d’un corset peut être bénéfique temporairement, notamment comme test diagnostique pour évaluer l’effet d’une stabilisation mécanique.
Les cures thermales, reconnues pour certaines pathologies rachidiennes, peuvent également contribuer à la gestion de la douleur et à l’amélioration de la mobilité fonctionnelle.
| Type d’intervention | Objectif principal | Mobilité conservée |
|---|---|---|
| Arthrodèse | Stabiliser le segment rachidien | Non |
| Prothèse discale | Remplacer le disque tout en conservant le mouvement | Oui |
Questions fréquentes
Quels sont les examens clés pour diagnostiquer une discopathie ?
L’IRM est l’examen de référence, car elle permet d’observer l’état des disques et des nerfs. Le scanner et les radiographies dynamiques complètent l’évaluation, notamment pour détecter les anomalies osseuses ou l’instabilité.
Quand faut-il envisager une chirurgie ?
Une intervention est envisagée en cas de déficit neurologique progressif, de douleur insupportable malgré les traitements conservateurs, ou de syndrome de la queue de cheval, qui nécessite une prise en charge urgente.
Quelle est la différence entre arthrodèse et prothèse discale ?
L’arthrodèse fixe deux vertèbres ensemble, éliminant le mouvement au niveau de la lésion. La prothèse discale, elle, remplace le disque abîmé tout en permettant une certaine mobilité du segment, dans des cas sélectionnés.
Peut-on guérir de la discopathie ?
La discopathie est une pathologie dégénérative que l’on ne guérit pas complètement, mais que l’on peut très bien gérer. Avec une prise en charge adaptée, médicale ou chirurgicale, il est possible de retrouver une qualité de vie satisfaisante et de reprendre la plupart des activités.
Les cures thermales sont-elles remboursées ?
Oui, dans certains cas, les cures thermales pour affections de la colonne vertébrale peuvent être prises en charge par l’assurance maladie, sur prescription médicale et après accord de l’organisme complémentaire.